Dlaczego wychodzą kurzajki?
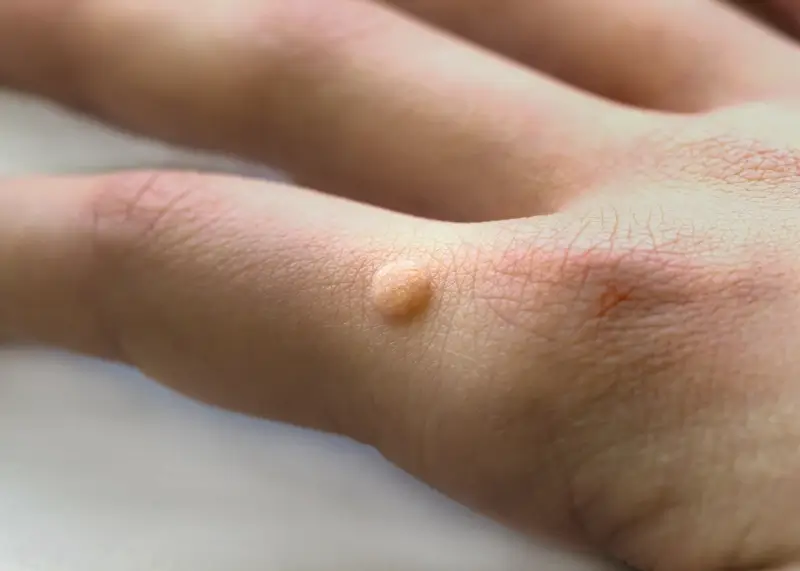
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj niegroźne, bywają uciążliwe i estetycznie niepożądane. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W niniejszym artykule zgłębimy mechanizmy stojące za pojawieniem się kurzajek, ich rodzaje, czynniki sprzyjające rozwojowi infekcji wirusowej oraz metody radzenia sobie z tym problemem.
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Istnieje ponad 100 różnych typów tego wirusa, a każdy z nich może wywołać różne rodzaje brodawek w różnych miejscach na ciele. Wirus ten jest niezwykle powszechny i potrafi przetrwać w środowisku zewnętrznym, na powierzchniach, z którymi mają kontakt zainfekowane osoby. Zarażenie następuje najczęściej poprzez bezpośredni kontakt skóra do skóry lub przez pośredni kontakt z przedmiotami, na których wirus się znajduje.
System odpornościowy zdrowego człowieka zazwyczaj jest w stanie skutecznie zwalczać wirusa HPV, zapobiegając rozwojowi kurzajek lub ograniczając ich liczbę. Jednakże, gdy układ immunologiczny jest osłabiony, na przykład z powodu choroby, stresu, niedożywienia lub przyjmowania leków immunosupresyjnych, wirus ma większą szansę na namnażanie się i powodowanie zmian skórnych. Dlatego też osoby z obniżoną odpornością są bardziej narażone na rozwój kurzajek i trudności w ich leczeniu.
Wirus HPV preferuje wilgotne i ciepłe środowiska, co sprawia, że miejsca takie jak baseny, prysznice publiczne, szatnie czy siłownie są potencjalnymi ogniskami zakażeń. Drobne skaleczenia, otarcia czy zadrapania na skórze stanowią bramę dla wirusa, ułatwiając mu wniknięcie do organizmu. Czas inkubacji od momentu zakażenia do pojawienia się widocznych kurzajek może być różny, od kilku tygodni do nawet kilku miesięcy.
Kolejnym ważnym aspektem jest samo zakażenie. Wirus HPV przenosi się łatwo, dlatego higiena osobista i unikanie kontaktu z potencjalnymi źródłami zakażenia są kluczowe w profilaktyce. Dotykanie powierzchni, na których mogą znajdować się wirusy, a następnie dotykanie własnej skóry, zwłaszcza tej z drobnymi uszkodzeniami, zwiększa ryzyko. Należy pamiętać, że kurzajki są zaraźliwe, co oznacza, że mogą przenosić się z jednej części ciała na inną, a także na inne osoby.
Główne powody, dla których wychodzą kurzajki w różnych miejscach
Kurzajki, będące wynikiem infekcji wirusem HPV, mogą pojawić się praktycznie na każdej części ciała, choć niektóre lokalizacje są bardziej predysponowane do ich rozwoju. Zrozumienie specyfiki powstawania brodawek w różnych miejscach pozwala na lepsze ukierunkowanie działań profilaktycznych i leczniczych. Najczęściej spotykane są brodawki na dłoniach i stopach, ale wirus może zaatakować również skórę twarzy, okolic intymnych czy błony śluzowe.
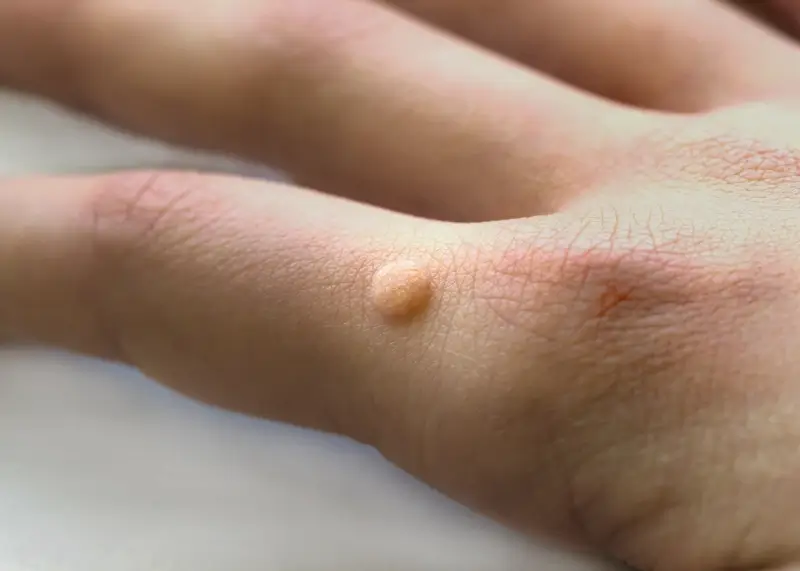
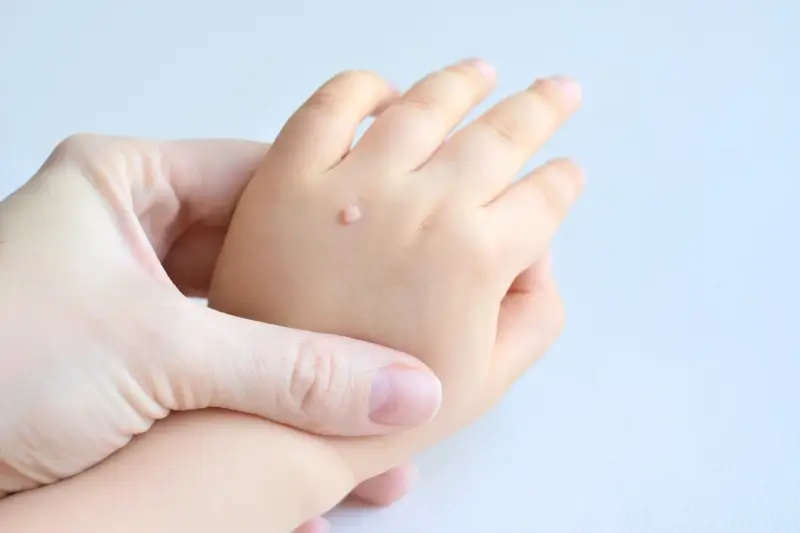
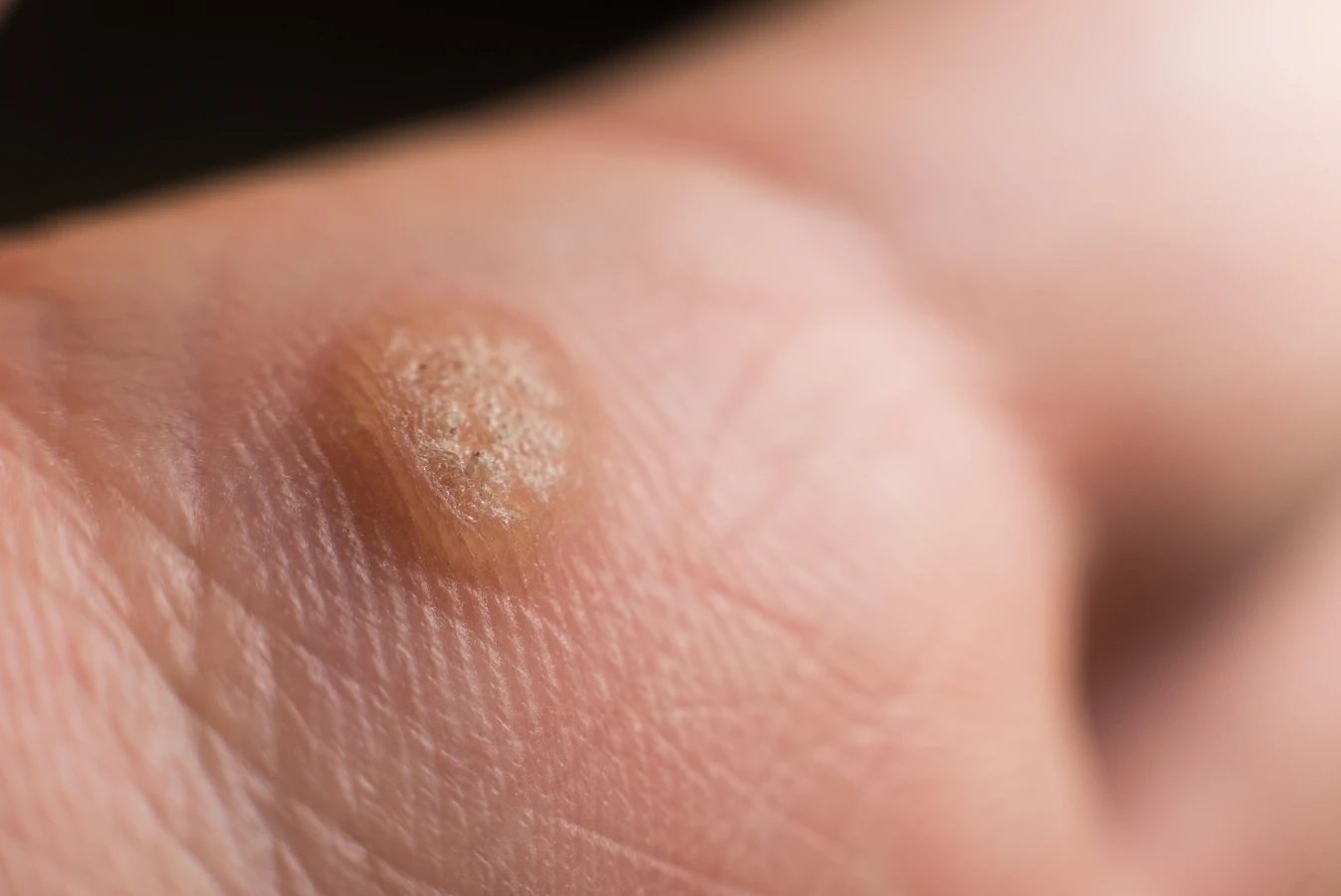
Na dłoniach, kurzajki przybierają formę brodawek zwykłych, które często mają szorstką, nierówną powierzchnię. Mogą pojawiać się pojedynczo lub w skupiskach. Zakażenie w tym obszarze często następuje przez bezpośredni kontakt z wirusem, na przykład poprzez dotykanie zainfekowanych powierzchni lub poprzez rozdrapywanie już istniejących brodawek, co prowadzi do ich rozsiewu. Uszkodzenia naskórka, nawet te drobne, ułatwiają wirusowi wniknięcie.
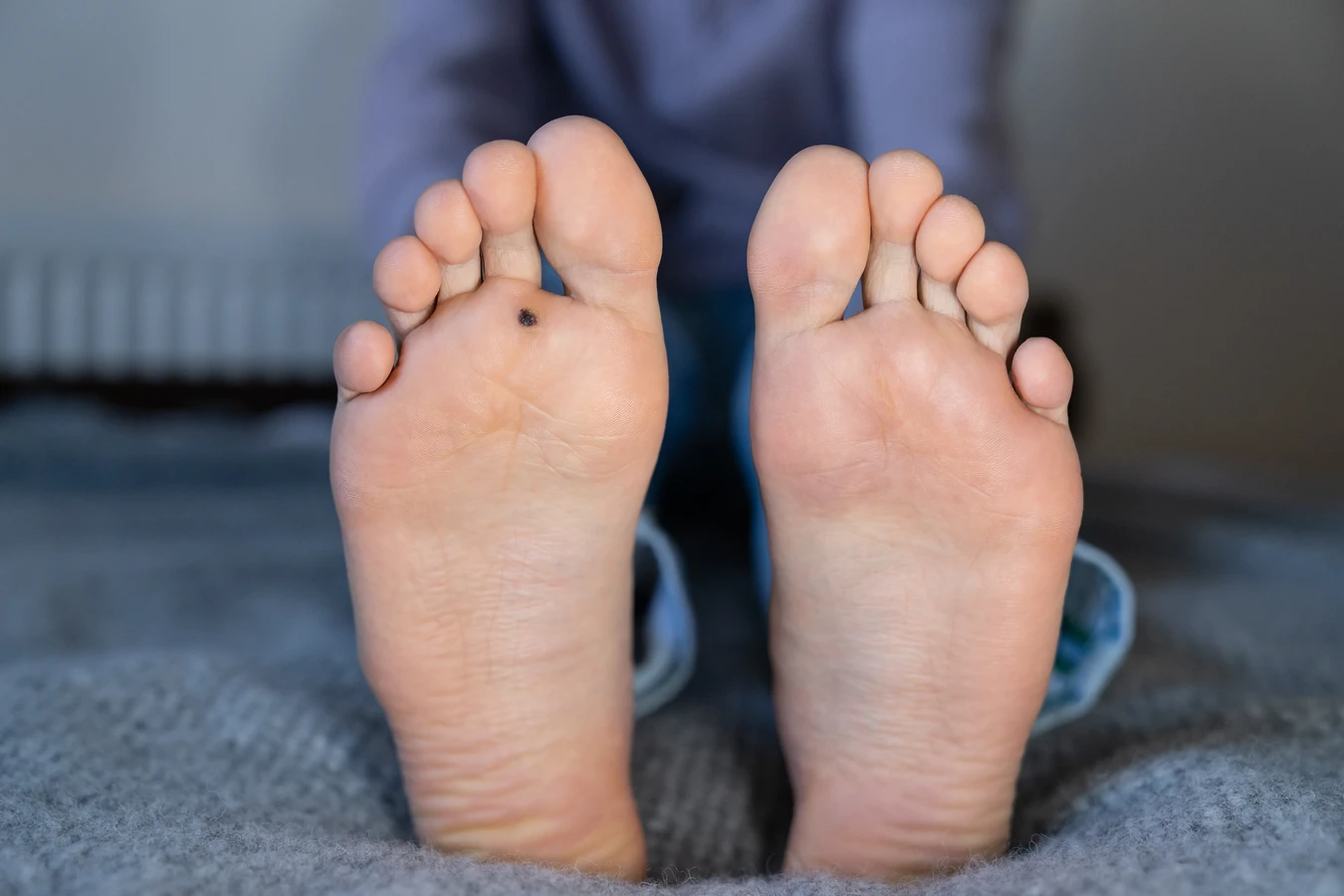
Brodawki na stopach, zwane kurzajkami podeszwowymi, są szczególnie uciążliwe ze względu na ucisk wywierany przez obuwie i chodzenie. Często wrastają do wnętrza skóry, sprawiając ból. Zakażenie w tym przypadku często ma miejsce w miejscach publicznych, gdzie panuje wilgoć, takich jak baseny, sauny czy szatnie. Wirus HPV łatwo namnaża się w takich warunkach, a drobne ranki na stopach stanowią idealną drogę wejścia.
Kurzajki na twarzy, zwłaszcza te wywoływane przez typy HPV odpowiedzialne za brodawki płaskie, mogą być trudniejsze do zaakceptowania z estetycznego punktu widzenia. Są one zazwyczaj mniejsze, gładkie i mogą występować w większej liczbie. Zakażenie może nastąpić przez dotykanie zainfekowanych powierzchni, a następnie twarzy, lub przez bezpośredni kontakt z osobą zarażoną.
Należy również wspomnieć o brodawkach w okolicy narządów płciowych, czyli kłykcinach kończystych. Są one przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Są one wywoływane przez specyficzne typy wirusa HPV, które preferują wilgotne i ciepłe środowisko błon śluzowych i skóry narządów płciowych.
Oto kilka miejsc, gdzie najczęściej pojawiają się kurzajki:
- Dłonie (brodawki zwykłe)
- Palce u rąk (brodawki zwykłe, brodawki okołopaznokciowe)
- Stopy (brodawki podeszwowe, brodawki mozaikowe)
- Twarz (brodawki płaskie, brodawki zwykłe)
- Kolana
- Łokcie
- Okolice narządów płciowych (kłykciny kończyste)
Każdy z tych obszarów ma swoje specyficzne czynniki ryzyka i wymaga nieco innego podejścia w kontekście profilaktyki i leczenia, choć wspólne jest zawsze podłoże wirusowe.
Wirus HPV i jego rola w tym, dlaczego wychodzą kurzajki
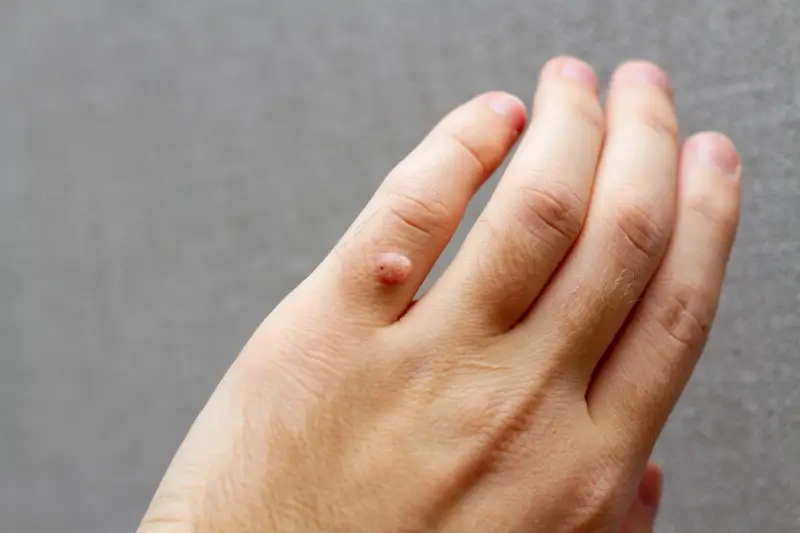
Infekcja HPV prowadzi do nadmiernej proliferacji komórek nabłonkowych, co objawia się jako widoczna zmiana skórna – brodawka. Wirus wnika do komórek naskórka poprzez mikrouszkodzenia skóry, a następnie integruje się z materiałem genetycznym gospodarza lub pozostaje w formie episomalnej. W komórkach nabłonkowych wirus namnaża się, co prowadzi do charakterystycznych zmian morfologicznych, w tym do hiperplazji i parakeratozy, czyli nieprawidłowego rogowacenia naskórka.
Różnorodność typów HPV wyjaśnia, dlaczego kurzajki mogą przybierać różne formy i lokalizacje. Na przykład, typy HPV 1 i 4 są najczęściej odpowiedzialne za brodawki podeszwowe, podczas gdy typy HPV 2, 3, 5 i 47 wywołują brodawki zwykłe na dłoniach i stopach. Brodawki płaskie na twarzy są często związane z typami HPV 3 i 10, a brodawki w okolicy narządów płciowych (kłykciny kończyste) są najczęściej powodowane przez typy HPV 6 i 11, które mają niski potencjał onkogenny, choć niektóre typy HPV o wysokim potencjale onkogennym, takie jak 16 i 18, mogą również wywoływać zmiany w tej lokalizacji i są związane z rozwojem raka szyjki macicy.
Przenoszenie wirusa HPV odbywa się głównie przez bezpośredni kontakt ze skórą lub błonami śluzowymi osoby zakażonej. Może również dojść do zakażenia pośredniego poprzez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych (baseny, siłownie), ręczniki czy obuwie. Szczególnie narażone są osoby z uszkodzoną skórą (otarcia, skaleczenia, pęknięcia), osoby z obniżoną odpornością oraz dzieci, których układ odpornościowy nie jest jeszcze w pełni rozwinięty.
Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych objawów, może być zmienny i wynosić od kilku tygodni do kilku miesięcy. W tym czasie wirus może być obecny w organizmie, nie dając jeszcze żadnych widocznych symptomów, ale osoba zakażona może już być źródłem infekcji dla innych.
Kluczowym aspektem jest to, że układ odpornościowy często radzi sobie z infekcją HPV samoistnie, eliminując wirusa z organizmu. Jednakże, w niektórych przypadkach, wirus może przetrwać i prowadzić do rozwoju brodawek. Czynniki takie jak stres, niedożywienie, inne choroby czy przyjmowanie leków immunosupresyjnych mogą osłabiać odpowiedź immunologiczną, sprzyjając persistencji wirusa i rozwojowi zmian.
Czynniki sprzyjające rozwojowi, czyli dlaczego wychodzą kurzajki częściej
Choć wirus HPV jest główną przyczyną powstawania kurzajek, nie każda ekspozycja na wirusa kończy się rozwojem brodawki. Istnieje szereg czynników, które mogą znacząco zwiększyć prawdopodobieństwo infekcji i wystąpienia zmian skórnych. Zrozumienie tych czynników jest kluczowe dla skutecznej profilaktyki i minimalizowania ryzyka.
Przede wszystkim, obniżona odporność odgrywa niebagatelną rolę. Układ immunologiczny jest naturalną barierą ochronną organizmu przed infekcjami, w tym wirusowymi. Gdy jego funkcjonowanie jest zaburzone, wirus HPV ma ułatwioną drogę do namnażania się i wywoływania zmian. Osłabienie odporności może być spowodowane różnymi przyczynami, takimi jak:
- Przewlekły stres
- Niedożywienie lub niedobory witamin
- Choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne)
- Przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów)
- Zakażenie wirusem HIV
- Intensywny wysiłek fizyczny bez odpowiedniej regeneracji
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie, szatnie sportowe czy ogólnodostępne prysznice są częstymi miejscami zakażeń. Chodzenie boso w takich miejscach zwiększa ryzyko kontaktu skóry z wirusem.
Uszkodzenia skóry, nawet te pozornie niewielkie, takie jak drobne skaleczenia, otarcia, zadrapania czy pęknięcia naskórka, stanowią otwarte drzwi dla wirusa HPV. Wirus łatwiej wnika do organizmu przez nadszarpniętą barierę ochronną skóry. Dlatego też osoby, których skóra jest często narażona na drobne urazy, mogą być bardziej podatne na zakażenie.
Częsty kontakt z innymi osobami, zwłaszcza w środowiskach o podwyższonym ryzyku zakażenia, zwiększa szansę na ekspozycję na wirusa. Dotyczy to zarówno bliskich kontaktów fizycznych, jak i dzielenia się przedmiotami osobistego użytku, które mogły mieć kontakt z zakażoną skórą.
Wiek również ma pewne znaczenie. Dzieci i młodzież, których układ odpornościowy nie jest w pełni dojrzały, mogą być bardziej podatne na rozwój kurzajek. Z drugiej strony, osoby starsze, u których odporność może być naturalnie obniżona, również mogą częściej borykać się z tym problemem.
Należy również wspomnieć o specyficznych sytuacjach, takich jak nadmierne pocenie się stóp (hiperhydroza). Wilgotna skóra stóp jest bardziej podatna na mikrourazy i stanowi idealne środowisko dla rozwoju wirusa HPV, co tłumaczy częste występowanie brodawek podeszwowych.
Współistnienie innych infekcji skórnych, na przykład grzybiczych, może również osłabiać barierę ochronną skóry i ułatwiać wnikanie wirusa HPV.
Jak zapobiegać kurzajkom, czyli dlaczego wychodzą i jak tego uniknąć
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne sposoby zapobiegania rozwojowi kurzajek. Kluczem jest wzmocnienie naturalnych mechanizmów obronnych organizmu oraz unikanie sytuacji sprzyjających zakażeniu.
Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z powierzchniami, które mogły mieć kontakt z wirusem, jest niezwykle ważne. Należy unikać dotykania twarzy, zwłaszcza oczu, nosa i ust, brudnymi rękami.
W miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak baseny, siłownie, sauny czy łaźnie, zaleca się stosowanie obuwia ochronnego. Chodzenie w klapkach lub specjalnych sandałach zapobiega bezpośredniemu kontaktowi stóp z potencjalnie zakażoną powierzchnią. Po skorzystaniu z takich miejsc, warto dokładnie umyć i osuszyć stopy.
Ważne jest również, aby nie dopuszczać do uszkodzeń skóry. Należy unikać obgryzania paznokci, skubania skórek wokół paznokci czy rozdrapywania istniejących zmian skórnych. Wszelkie drobne skaleczenia czy otarcia powinny być szybko dezynfekowane i opatrywane, aby stworzyć barierę dla wirusa.
Systematyczne wzmacnianie układu odpornościowego jest kluczowe. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna, umiarkowana aktywność fizyczna oraz unikanie przewlekłego stresu to filary silnej odporności. W okresach zwiększonego ryzyka, warto rozważyć suplementację witamin, takich jak witamina C czy cynk, po konsultacji z lekarzem lub farmaceutą.
Unikaj dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, pilniki do paznokci czy obuwie, z innymi osobami, zwłaszcza jeśli nie masz pewności co do ich stanu zdrowia. To prosta, ale skuteczna metoda zapobiegania rozprzestrzenianiu się wirusa.
W przypadku osób z tendencją do nadmiernego pocenia się stóp, warto stosować preparaty antyperspiracyjne oraz dbać o odpowiednią wentylację obuwia. Noszenie skarpet wykonanych z materiałów dobrze odprowadzających wilgoć może również pomóc.
Jeśli w Twoim otoczeniu pojawiła się osoba z kurzajkami, zachowaj ostrożność i staraj się ograniczyć bezpośredni kontakt z jej zmianami skórnymi. Należy pamiętać, że nawet po wyleczeniu, wirus HPV może pozostać w organizmie w stanie uśpienia, co oznacza, że kurzajki mogą nawracać.
Oto praktyczne wskazówki, jak unikać zakażenia:
- Zachowaj higienę rąk, zwłaszcza po kontakcie z miejscami publicznymi.
- Używaj obuwia ochronnego w basenach i siłowniach.
- Chroń skórę przed uszkodzeniami i szybko opatruj drobne rany.
- Nie obgryzaj paznokci ani nie skub skórek.
- Wzmacniaj swoją odporność zdrowym trybem życia.
- Unikaj dzielenia się przedmiotami osobistymi.
- Dbaj o suche stopy, jeśli masz tendencję do nadmiernego pocenia się.
Przestrzeganie tych zaleceń może znacząco zmniejszyć ryzyko pojawienia się niechcianych brodawek.
Co zrobić, gdy kurzajki się pojawią, czyli dlaczego wychodzą i jak je leczyć
Nawet przy zachowaniu wszelkich środków ostrożności, kurzajki mogą się pojawić. Kluczem do skutecznego pozbycia się ich jest szybka reakcja i odpowiednie dobranie metody leczenia. Warto pamiętać, że kurzajki są zaraźliwe, dlatego ich obecność wymaga uwagi, aby zapobiec ich rozprzestrzenianiu się na inne części ciała lub na inne osoby.
Pierwszym krokiem w przypadku zauważenia podejrzanej zmiany skórnej, która może być kurzajką, jest konsultacja z lekarzem dermatologiem. Specjalista będzie w stanie prawidłowo zdiagnozować zmianę, określić jej rodzaj i wykluczyć inne, potencjalnie groźniejsze schorzenia. Samodzielne próby leczenia bez pewności co do diagnozy mogą być nieskuteczne, a nawet szkodliwe.
Istnieje wiele metod leczenia kurzajek, zarówno dostępnych bez recepty, jak i wymagających interwencji lekarskiej. Wybór metody zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnej reakcji organizmu.
Metody dostępne bez recepty obejmują preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe złuszczanie zrogowaciałego naskórka, co w dłuższej perspektywie prowadzi do usunięcia brodawki. Stosowanie tych preparatów wymaga regularności i cierpliwości, a także ostrożności, aby nie uszkodzić zdrowej skóry wokół kurzajki.
Krioterapię, czyli zamrażanie kurzajek za pomocą ciekłego azotu, można wykonać samodzielnie w domu przy użyciu specjalnych preparatów dostępnych w aptekach, choć najskuteczniejsze zabiegi przeprowadza lekarz. Niska temperatura niszczy zainfekowane komórki, prowadząc do ich obumarcia i odpadnięcia. Zabieg ten może być bolesny i wymagać kilkukrotnego powtórzenia.
Inne metody lecznicze, stosowane przez lekarzy, to między innymi:
- Krioterapia ciekłym azotem w gabinecie lekarskim
- Elektrokoagulacja (wypalanie brodawki prądem)
- Laseroterapia (usuwanie brodawki za pomocą lasera)
- Chirurgiczne wycięcie brodawki
- Leczenie miejscowymi lekami przeciwwirusowymi lub immunomodulującymi
W przypadku brodawek zlokalizowanych w miejscach trudnodostępnych lub opornych na leczenie, lekarz może zdecydować o zastosowaniu terapii ogólnej, na przykład leków doustnych zwiększających odporność organizmu na wirusa HPV.
Ważne jest, aby pamiętać, że leczenie kurzajek może być długotrwałe i wymagać cierpliwości. Nawet po skutecznym usunięciu zmiany, wirus HPV może pozostać w organizmie, co oznacza, że brodawki mogą powrócić. Dlatego też, po zakończeniu leczenia, warto nadal przestrzegać zasad profilaktyki, aby zminimalizować ryzyko nawrotów.
Należy unikać domowych sposobów leczenia, które nie są poparte dowodami naukowymi, ponieważ mogą one być nieskuteczne, a nawet prowadzić do powikłań, takich jak infekcje wtórne, blizny czy pogorszenie stanu zapalnego. Zawsze konsultuj się z lekarzem w przypadku jakichkolwiek wątpliwości dotyczących zdrowia skóry.